Subscribe to RSS
DOI: 10.1055/s-0042-111420
Bronchoskopie
BronchoscopyAuthors
Zusammenfassung
Die Bronchoskopie ist eine diagnostische Untersuchungsmethode der Atemwege und des Lungenparenchyms, die in starrer oder flexibler Untersuchungstechnik durchgeführt werden kann. Sie dient der Früherkennung und Diagnostik pulmonaler Erkrankungen. Je nach Indikationsstellung kann eine bronchiale Tumorbiopsie, mikrobiologische Spülung, Bürstenbiopsie für Zytologie oder Mikrobiologie, bronchoalveoläre Lavage (BAL) zur Differenzial- und Immunzytologie oder Nadelbiopsie für Zytologie erfolgen. Nach jeder Maßnahme sollte eine Blutung und ein Pneumothorax (vor allem nach transbronchialer Biopsie) ausgeschlossen werden.
Abstract
Bronchoscopy is a diagnostic method of examination of the airways and the lung parenchyma, which can be performed in rigid or flexible examination technique. It is used for early detection and diagnosis of pulmonary diseases. Depending on the indication can be performed bronchial tumor biopsy, microbiological rinse, brush biopsy for cytology or microbiology, bronchoalveolar lavage (BAL) for differential and Immunocytology or needle biopsy for cytology. After each measure should be excluded after a hemorrhage and pneumothorax especially after transbronchial biopsy.
Schlüsselwörter
Bronchoskopie - starre Untersuchungstechnik - flexible Untersuchungstechnik - PneumothoraxDie Bronchoskopie ist eine diagnostische Untersuchungsmethode der Atemwege und des Lungenparenchyms mit der pulmonale Erkrankungen früh erkannt werden können. Die starre Bronchoskopie wird unter Vollnarkose durchgeführt und ist vor allem bei Interventionen das Mittel der Wahl. Bei der täglichen Routineuntersuchung hat sich aber die flexible Bronchoskopie durchgesetzt. Erfahren Sie hier, was Sie bei beiden Untersuchungsmethoden beachten müssen und wie eine endoskopische Untersuchung der Bronchien Schritt für Schritt abläuft.
Vorbereitung
Flexibel vs. starr | Es gibt zwei Bronchoskopieformen: Mit dem flexiblen Bronchoskop (▸ [ Abb. 1 ]) können die Bronchien bis auf Subsegmentebene in Lokalanästhesie makroskopisch beurteilt werden [1]. Die starre Bronchoskopie (▸ [ Abb. 2 ]) wird unter Vollnarkose und vor allem bei Interventionen angewandt. Das Risiko von Verletzungen der Zähne oder der Atemwege ist bei der starren Intubationstechnik höher.




Indikation | Die Bronchoskopie dient der Diagnostik als auch der Therapie unterschiedlicher Lungenerkrankungen [2]. Indikationen zur diagnostischen Bronchoskopie sind:
-
Symptome wie Hämoptysen oder Husten
-
pulmonale Raumforderungen
-
pneumonische Infiltrate
-
Atelektasen
Die therapeutische Bronchoskopie wird hingegen z. B. bei Hämoptysen, Atemwegsstenosen oder tracheoösophagealen Fisteln eingesetzt. Eine Notfallbronchoskopie kann bei lebensbedrohlichen Hämoptysen, Fremdkörperaspiration, Sekretverlegung und Aspiration notwendig sein.
Absolute Kontraindikationen
-
behandelbare, lebensbedrohliche Arrhythmien
-
nicht korrigierbare Koagulopathien
-
nicht optimale Oxygenierung präinterventionell
-
akut respiratorische Insuffizienz bei nicht intubierten Patienten
Relative Kontraindikationen
-
FEV1 ≤ 1 l
-
Gerinnungsstörungen
-
pulmonale Hypertonie (da die Blutungsneigung erhöht ist)
-
bronchiale Hyperreagibilität
Eine bestehende antikoagulatorische Therapie muss rechtzeitig abgesetzt werden (Heparin / NMH 12 Stunden, Clopidogrel 7 Tage, neue direkte orale Antikoagulantien 24–72 h je nach Interventionsausmaß)
Bei einer vitalen Gefährdung, die durch eine Bronchoskopie abwendbar ist, bestehen keine Kontraindikationen.
Komplikationen | Die Patienten müssen aufgeklärt werden über
-
Verletzungen der Zähne und Stimmbänder,
-
Laryngo- und Bronchospasmus,
-
Auftreten von Pneumothorax und Blutung,
-
Hypoxämie,
-
Fieber wenige Stunden nach der Untersuchung,
-
Aspiration von Magensekret.
Untersuchungsablauf | Vor der Untersuchung sollten vorliegen:
-
eine Lungenfunktion,
-
Gerinnung,
-
Bildgebung mit Röntgen-Thorax und ggfs. CT-Thorax
Oberflächenanästhesie | Bei der flexiblen Bronchoskopie erfolgt vor Beginn der Untersuchung eine Oberflächenanästhesie. Dabei werden Pharynx und Stimmbänder mit einem Lokalanästhetikum, meist Lidocain mittels Spray oder Inhalation, anästhesiert. Während der Untersuchung kann zusätzlich die Oberflächenanästhesie im „spray-and-go“-Verfahren sinnvoll sein. Dabei werden 1–2 ml des Lokalanästhetikums über den Arbeitskanal des Bronchoskops an folgenden Stellen appliziert:
-
Oberhalb der Stimmbänder (Stimmbänder)
-
Nach Passage der Stimmbänder (Trachea, Hauptcarina)
-
rechte Lunge in Höhe Hauptcarina
-
linke Lunge in Höhe Hauptcarina
-
gezielte Applikation im zu untersuchenden Segment
Meist ist zusätzlich zur Oberflächenanästhesie eine Analgosedierung notwendig. Die starre Bronchoskopie hingegen erfolgt in einer Vollnarkose, die Beatmung unter einer Hochfrequenzbeatmung.
Überwachung | Jeder Patient wird während der Untersuchung mit einer kontinuierlichen Pulsoymetrie, EKG und intermittierender Blutdruckmessung überwacht.
So wird’s gemacht: Bronchoskopie
Position | Intubiert wird bei der flexiblen Bronchoskopie über Mund (beißfestes Mundstück) oder Nase. Der Untersucher steht entweder am Kopfende (Orthogradposition) oder seitlich des Patienten in Höhe Kopf (Lateralposition). Wenn der Patient nicht flachliegen kann, sitzen Patient und Untersucher sich gegenüber (Opposition). In der Kopfposition ist die Orientierung im Bronchialsystem am einfachsten.
Nasale Intubation | Bei nasaler Intubation hat das flexible Bronchoskop eine sichere Führungsschiene und kann von dem Patienten nicht zerbissen werden. Allerdings wird die Nasenpassage von den Patienten als unangenehm empfunden. Zur besseren Orientierung im Bereich des Epipharynx lässt man die Patienten durch die Nase atmen, so dass sich der weiche Gaumen von der Rachenhinterwand hebt und so die Passage frei wird.
Orale Intubation | Bei der starren Bronchoskopie wird das starre Rohr zwischen Zeigefinger und Mittelfinger und unterstützend durch den Daumen der rechten Hand gehalten. Das Rohr wird senkrecht über den Mund unter Schutz der Zähne und Lippe eingeführt, so dass die Epiglottis angehoben werden kann. Diese wird nach einer 90 °-Drehung des starren Rohrs vorsichtig passiert.
Die Inspektion erfolgt immer beidseits. Begonnen wird mit der Seite, bei der kein pathologischer Befund zu erwarten ist.
Inspektion | Zunächst wird der Rachen inspiziert und die Epiglottis identifiziert. Die Stimmbänder werden hinsichtlich ihrer Lage, Funktion, Beweglichkeit und Verschlusses untersucht. Anschließend erfolgt eine Beurteilung der Mukosa, Trachea und Hauptcarina. Beide Hauptbronchien und die Segmente sollten untersucht, atypische Segmentabgänge erkannt werden. Die Spitze des Bronchoskops sollte immer in der Mitte des Lumen sein. So ist der anatomische Überblick am besten.
Orientierung | Anatomische Leitlinie ist die Pars membranacea der Trachea. Etwa 2 cm nach der Hauptcarina (▸ [ Abb. 3 ]) geht der rechte Oberlappen mit den drei Oberlappensegmenten in Form eines Dreiecks ab (▸ [ Abb. 4 ]). Der etwa 3 cm lange Zwischenbronchus verbindet den rechten Oberlappen- mit dem Mittellappen- und rechten Unterlappenbronchus. Am Ende dieses Zwischenbronchus sieht man zwei sich gegenüberliegende Ostien, das ventrale führt zum Mittellappen mit den Segmenten 4 und 5 und das dorsale zum 6. Segment des Unterlappens. Zwischen dem Mittellappenabgang und dem Segment 6 des Unterlappens findet sich die basale Gruppe mit den Segmenten 7–10. Nach Abgang des 7. Segments sind dann die Segment 8, 9 und 10 des Unterlappens sichtbar.
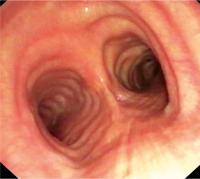

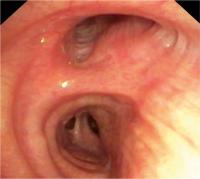

Mögliche Maßnahmen | Je nach Indikationsstellung erfolgt dann
-
die bronchiale Tumorbiopsie,
-
mikrobiologische Spülung,
-
Bürstenbiopsie für Zytologie oder Mikrobiologie,
-
bronchoalveoläre Lavage (BAL) zur Differenzial- und Immunzytologie oder
-
Nadelbiopsie für Zytologie
Nach jeder Maßnahme sollte nach einer fortbestehenden Blutung geschaut werden. Die Sogfunktion wird bei Gewinnung von Bronchialsekret betätigt. Allerdinsg sollte diese nur sparsam eingesetzt werden, da die funktionelle Residualkapazität somit vermindert wird und dementsprechend der Sauerstoffpartialdruck gemindert werden kann.
Weiterer Verlauf | Linksseitig geht der linke Oberlappen ca. 4–5 cm nach lateral in einem rechten Winkel vom linken Hauptbronchus ab (▸ [ Abb. 5 ]). Zunächst findet man die Lingula mit den Segmenten 4 und 5. Die Lingula entspricht dem Mittellappen der rechten Seite. Folgt man dem Oberlappen werden die Ostien der Segmente 1–3 sichtbar. Das Segment 1 und Segment 2 bilden meist ein gemeinsames Ostium. Jenseits des Oberlappenabgangs findet sich der linke Unterlappen mit den Segmenten 6 sowie 8–10. Das Segment 7 fehlt. Gegenüber der Oberlappencarina findet sich der Abgang des 6. Segments, kaudalwärts sieht man dann die drei basalen Segmente des Unterlappens.
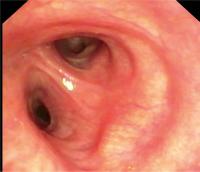

Intervention | Zu den interventionellen Techniken gehören
-
die Applikation von vasokontriktiven Medikamenten, Atemwegsblockaden oder Einsatz der Argon-Plasma-Koagulation bzw. Lasertherapie zum Management von Hämoptysen
-
die Bronchodilatation, Implantation von Stents, endobronchiale Lasertherapie, Elektrokoagulation oder Kryotherapie bei Atemwegsstenosen
-
die photodynamische Therapie oder Brachytherapie zur endobronchialen Tumortherapie
-
die Implantation von Ventilen und Coils bei Lungenemphysem
-
die Thermoplastie beim unkontrollierten Asthma bronchiale
Nachsorge | Die Nachsorge umfasst:
-
Herz-Kreislauf-Überwachung für 2–4 Stunden
-
Sauerstoffgabe (je nach Bedarf)
-
Ausschluss eines Pneumothorax
-
Die Bronchoskopie dient sowohl der Abklärung diagnostischer als auch therapeutischer Fragestellungen.
-
Sie kann in flexibler und starrer Untersuchungstechnik durchgeführt werden.
-
Der Gerinnungsstatus sollte ausreichend sein (Quick > 50 %, pTT < 50 sek, INR ≤ 1,5, Thrombozytenzahl > 70 000/µl).
-
Die endobronchiale Inspektion erfolgt immer beidseits, beginnend mit der Seite, auf der kein pathologischer Befund zu erwarten ist.
-
Bei Orientierungsverlust das Gerät bis zur Hauptcarina zurückziehen.
-
Die bedeutsamsten Komplikationen sind Hämoptysen sowie der Pneumothorax.
-
Nach transbronchialen Biopsien ist ein Pneumothorax auszuschließen.
Dr. med. Julia Wälscher


ist Assistenzärztin in der Abteilung Pneumologie und Beatmungsmedizin Thoraxklinik,
Universitätsklinikum Heidelberg, Translational Lung Research Center Heidelberg (TLRCH).
julia.waelscher@med.uni-heidelberg.de
Dr. med. Daniela Gompelmann


ist Oberärztin in der Abteilung Pneumologie und Beatmungsmedizin Thoraxklinik, Universitätsklinikum
Heidelberg, Translational Lung Research Center Heidelberg (TLRCH), Mitglied im DZL.
daniela.gompelmann@med.uni-heidelberg.de
Interessenkonflikt
Die Autoren geben an, dass kein Interessenkonflikt besteht.
-
Literatur
- 1 Nakhosteen JA et al. Atlas und Lehrbuch der thorakalen Endoskopie: Bronchoskopie. Thorakoskopie: Springer-Verlag; 2009
- 2 Costabel U, Kroegel C. Klinische Pneumologie: Das Referenzwerk für Klinik und Praxis. Georg Thieme Verlag; 2013
Korrespondenz
-
Literatur
- 1 Nakhosteen JA et al. Atlas und Lehrbuch der thorakalen Endoskopie: Bronchoskopie. Thorakoskopie: Springer-Verlag; 2009
- 2 Costabel U, Kroegel C. Klinische Pneumologie: Das Referenzwerk für Klinik und Praxis. Georg Thieme Verlag; 2013
















